Dù là u lành tính hay u ác tính, khối u đều có thể gây tăng áp lực nội sọ, đe dọa tính mạng nếu không được phát hiện và điều trị kịp thời.
1. U não là gì?
U não (brain tumor) là tình trạng hình thành một khối tế bào phát triển bất thường trong não hoặc màng não, có thể gây chèn ép hoặc xâm lấn mô não lành xung quanh, từ đó gây rối loạn chức năng thần kinh. U não có thể lành tính hoặc ác tính, nhưng đều tiềm ẩn nguy cơ ảnh hưởng nghiêm trọng đến vận động, cảm giác và nhận thức.
Tỷ lệ mắc u não ước tính khoảng 23 ca trên 100.000 người mỗi năm, thường gặp ở trẻ 3–12 tuổi và người trưởng thành 50–70 tuổi.
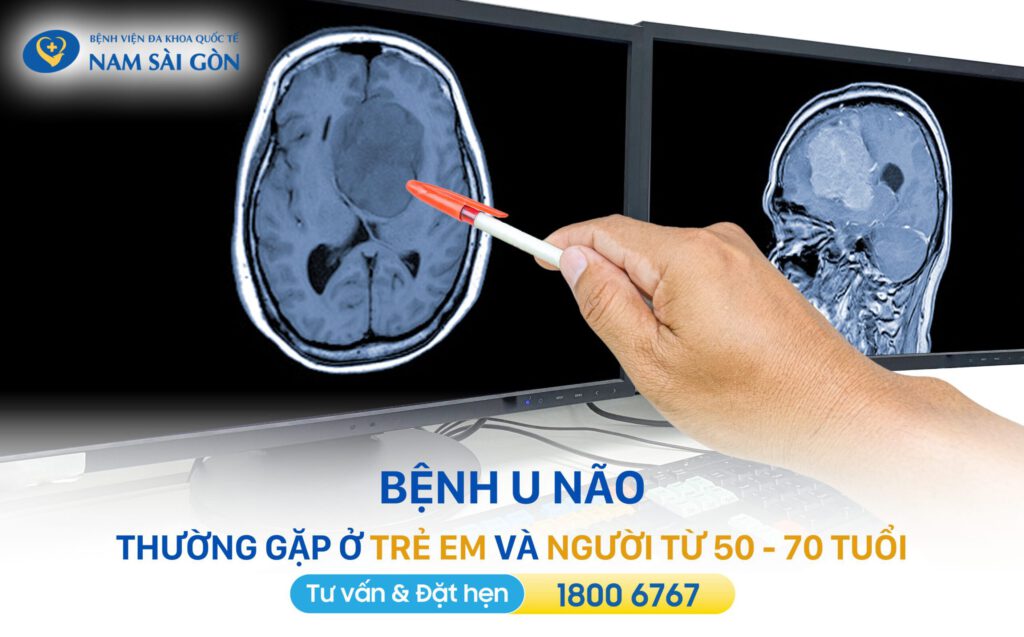
2. Phân loại u não
U não được phân chia theo nguồn gốc, tính chất và cấp độ ác tính. Việc phân loại chính xác giúp bác sĩ lựa chọn phương pháp điều trị phù hợp và tiên lượng hiệu quả cho người bệnh.
2.1. U não nguyên phát và u não thứ phát
- U não nguyên phát (chiếm khoảng 70%): Khối u hình thành từ chính mô não hoặc màng não. Các dạng thường gặp gồm u thần kinh đệm (glioma), u màng não (meningioma) và u tuyến yên (pituitary adenoma).
- U não thứ phát (u di căn – khoảng 30%): Khởi phát từ ung thư tại cơ quan khác và lan đến não, phổ biến nhất là ung thư phổi, ung thư vú, melanoma (ung thư hắc tố da) và ung thư thận. Đây là nhóm u ác tính, tiến triển nhanh.

2.2. U não lành tính và u não ác tính
- U não lành tính: Phát triển chậm, ít xâm lấn và thường có vỏ bọc. Một số loại thường gặp gồm u màng não, u tuyến yên và u thần kinh đệm độ I.
- U não ác tính: Tăng trưởng nhanh, xâm lấn mô não lân cận và có khả năng tái phát hoặc di căn. Glioblastoma (u thần kinh đệm độ IV) là dạng ác tính nguy hiểm nhất, tiên lượng kém.
2.3. Phân loại theo cấp độ WHO (2021)
Tổ chức Y tế Thế giới (WHO) chia u não thành 4 cấp độ dựa trên mức độ ác tính và khả năng phát triển của tế bào:
- Độ I: Lành tính, phát triển chậm, có thể điều trị triệt để bằng phẫu thuật.
- Độ II: Tăng trưởng chậm nhưng có nguy cơ tái phát cao.
- Độ III: U ác tính, xâm lấn mạnh, cần điều trị kết hợp (phẫu thuật – xạ trị – hóa trị).
- Độ IV: Ác tính nhất, tăng trưởng nhanh, tiên lượng rất xấu; điển hình là glioblastoma.
2.4. Một số loại u não thường gặp
- U màng não (meningioma – chiếm khoảng 38%): Thường lành tính, gặp nhiều ở nữ giới.
- U thần kinh đệm (glioma – khoảng 30%): Nhóm u phổ biến nhất ở người lớn, bao gồm astrocytoma, oligodendroglioma và glioblastoma.
- U tuyến yên (pituitary adenoma – khoảng 15%): Ảnh hưởng đến nội tiết và thị giác.
- U nguyên bào thần kinh (medulloblastoma): Thường gặp ở trẻ em, có khả năng lan theo dịch não tủy.
- U di căn não: Thường xuất phát từ ung thư phổi, vú, da và thận; chiếm tỷ lệ cao trong nhóm u ác tính.
3. Triệu chứng u não
Triệu chứng u não thay đổi tùy theo vị trí khối u, mức độ chèn ép mô não và tốc độ phát triển. Các dấu hiệu thường được chia thành hai nhóm: triệu chứng do tăng áp lực nội sọ và triệu chứng khu trú theo từng vùng của não.
3.1. Dấu hiệu do tăng áp lực nội sọ
Khi khối u lớn dần và gây chèn ép, áp lực trong hộp sọ tăng lên, dẫn đến các triệu chứng toàn thể điển hình như:
- Xuất hiện đau đầu với mức độ tăng dần, thường nặng hơn vào buổi sáng, có thể kèm nôn vọt.
- Buồn nôn và nôn không liên quan đến thức ăn, biểu hiện rõ khi áp lực nội sọ tăng cao.
- Rối loạn thị giác như nhìn đôi, nhìn mờ, phù gai thị do dây thần kinh thị giác bị chèn ép.
- Co giật, xuất hiện ở 30–50% bệnh nhân, đặc biệt ở các u não vùng vỏ não.
- Rối loạn ý thức gồm lơ mơ, ngủ gà; trong giai đoạn muộn có thể tiến triển đến hôn mê.

Những triệu chứng này thường là dấu hiệu cảnh báo quan trọng, cho thấy khối u đang gây ảnh hưởng đáng kể đến chức năng não.
3.2. Dấu hiệu khu trú theo vị trí khối u
Tùy vào việc khối u xuất hiện ở thùy não nào, bệnh nhân sẽ có các rối loạn đặc trưng:
- Thùy trán: Thay đổi hành vi và tính cách, giảm khả năng tập trung; có thể gây yếu hoặc liệt tay chân đối bên.
- Thùy đỉnh: Giảm cảm giác, rối loạn cảm giác tinh tế; bệnh nhân khó nhận biết đồ vật dù sờ được (mất nhận thức xúc giác – astereognosis).
- Thùy thái dương: Hay gặp suy giảm trí nhớ, động kinh thùy thái dương, kèm ảo giác thính giác hoặc thị giác.
- Tiểu não: Ảnh hưởng khả năng phối hợp vận động, gây mất thăng bằng, đi loạng choạng, run khi thực hiện động tác.
- Thân não: Biểu hiện nặng nề như liệt dây thần kinh sọ, nói khó, nuốt khó, rối loạn vận động và hô hấp.
4. Nguyên nhân gây u não
Cho đến nay, y học vẫn chưa xác định được nguyên nhân chính xác gây u não. Tuy nhiên, nhiều nghiên cứu từ American Association of Neurological Surgeons (AANS) và các tổ chức thần kinh uy tín cho thấy một số yếu tố nguy cơ có thể làm tăng khả năng hình thành khối u não.
- Tuổi tác: Nguy cơ u não tăng theo tuổi, đặc biệt ở nhóm 50–70 tuổi. Một số loại u lại phổ biến ở trẻ em, như medulloblastoma.
- Yếu tố di truyền: Một số hội chứng di truyền hiếm gặp làm tăng nguy cơ xuất hiện khối u, gồm Li-Fraumeni, Neurofibromatosis type 1 và 2, Von Hippel–Lindau, Tuberous Sclerosis.
- Tiếp xúc bức xạ ion hóa: Người từng xạ trị vùng đầu – cổ trong quá khứ (ví dụ: điều trị ung thư thời nhỏ) có nguy cơ mắc u não cao hơn.
- Suy giảm miễn dịch: Bệnh nhân sau ghép tạng, người có HIV/AIDS hoặc dùng thuốc ức chế miễn dịch kéo dài dễ xuất hiện u lympho hệ thần kinh trung ương.
- Phơi nhiễm hóa chất: Một số nghiên cứu quan sát ghi nhận mối liên quan giữa u não và vinyl chloride, dung môi công nghiệp hoặc thuốc trừ sâu, nhưng chưa có kết luận chắc chắn.
- Yếu tố chưa được chứng minh: Hiện chưa có bằng chứng thuyết phục cho thấy điện thoại di động, sóng Wi-Fi, béo phì hay chế độ ăn uống là nguyên nhân trực tiếp gây u não.

5. U não có nguy hiểm không?
U não, dù lành tính hay ác tính, đều có thể nguy hiểm vì khối u phát triển trong hộp sọ hẹp, gây chèn ép mô não và rối loạn chức năng thần kinh.
U não lành tính vẫn có thể đe dọa tính mạng nếu xuất hiện tại các vị trí quan trọng như thân não, tuyến yên hoặc tiểu não, nơi chỉ cần một khối u nhỏ cũng đủ gây mất ý thức, suy hô hấp hay rối loạn nội tiết.
Trong khi đó, u não ác tính có tiên lượng nặng nề hơn. Đặc biệt, glioblastoma (u nguyên bào thần kinh đệm) độ IV – loại u ác tính thường gặp ở người lớn – có thời gian sống trung bình chỉ 12–18 tháng ngay cả khi điều trị tích cực bằng phẫu thuật, xạ trị và hóa trị.
Ngoài ra, u não di căn (từ ung thư phổi, vú, hắc tố da…) là dạng phổ biến ở người lớn và mức độ nguy hiểm phụ thuộc vào tình trạng ung thư nguyên phát, số lượng ổ di căn và đáp ứng điều trị.
6. Cách chẩn đoán bệnh u não
Chẩn đoán u não bao gồm khám thần kinh, chẩn đoán hình ảnh, xét nghiệm sinh học phân tử và sinh thiết. Các phương pháp dưới đây giúp xác định vị trí, tính chất và độ ác tính của khối u, từ đó xây dựng phác đồ điều trị chính xác cho từng bệnh nhân.
6.1. Khám thần kinh (Neurological Exam)
Đây là bước đầu tiên để đánh giá xem khối u có gây rối loạn chức năng thần kinh hay không. Bác sĩ sẽ kiểm tra:
- Thị lực, thính lực, phản xạ, thăng bằng, phối hợp động tác.
- Sức cơ và cảm giác hai bên cơ thể.
- Chức năng ngôn ngữ, trí nhớ, nhận thức.
Bất kỳ bất thường nào cũng gợi ý vị trí tổn thương trong não (ví dụ: u thùy trán gây thay đổi hành vi, u tiểu não gây mất thăng bằng).
6.2. MRI não có tiêm thuốc tương phản – tiêu chuẩn vàng chẩn đoán u não
Cộng hưởng từ MRI (Magnetic Resonance Imaging) là phương pháp chính xác nhất để chẩn đoán và theo dõi u não, nhờ các ưu điểm:
- Hiển thị chi tiết mô mềm, tủy sống, màng não.
- Phát hiện kích thước, ranh giới, mức độ xâm lấn và phù não.
- Đánh giá xâm lấn quanh u, mức độ tưới máu và hoại tử (quan trọng trong u ác tính).

Ngoài ra,hiện nay chụp cộng hưởng từ đã được nghiên cứu, phát triển thành nhiều kỹ thuật MRI nâng cao, tăng khả năng phát hiện và phân biệt các loại u não:
- MRI có tương phản từ: Làm rõ cấu trúc và ranh giới khối u.
- fMRI (functional MRI): Xác định các vùng chức năng (vận động – ngôn ngữ) trước khi tiến hành phẫu thuật.
- MRI khuếch tán (DWI): Phân biệt áp-xe, nhồi máu và khối u.
- MRI phổ (MR Spectroscopy): Phân tích chất chuyển hóa trong u (cho biết mức độ ác tính).
- Perfusion MRI: Đánh giá tăng sinh mạch máu – dấu hiệu điển hình của glioblastoma.
6.3. CT- scan não
CT-scan não là phương pháp hình ảnh quan trọng, thường được chỉ định khi cần đánh giá nhanh hoặc trong trường hợp người bệnh không thể chụp MRI khi có thiết bị kim loại trong cơ thể.
Khi sử dụng thuốc cản quang, hình ảnh CT giúp phân biệt rõ hơn giữa u não và các tổn thương khác, hỗ trợ bác sĩ đưa ra chẩn đoán chính xác và thiết kế phác đồ điều trị kịp thời.
6.4. PET/CT – đánh giá chuyển hóa tế bào
PET (Positron Emission Tomography) là kỹ thuật chẩn đoán hình ảnh tiên tiến sử dụng FDG – một dạng glucose phóng xạ – hoặc các chất đánh dấu đặc hiệu cho hệ thần kinh nhằm đánh giá mức độ hoạt động chuyển hóa của mô não. PET có vai trò quan trọng trong việc phân biệt u lành và u ác dựa trên mức tiêu thụ glucose, bởi các khối u ác tính thường có tốc độ chuyển hóa cao hơn.
Bên cạnh đó, PET giúp phát hiện dấu hiệu di căn não hoặc di căn ngoài não trong các trường hợp nghi ngờ ung thư lan rộng. Kỹ thuật này đặc biệt hữu ích ở giai đoạn theo dõi sau điều trị, hỗ trợ phân biệt giữa u tái phát thật sự và hoại tử do xạ trị (radiation necrosis), từ đó giúp bác sĩ đưa ra chiến lược điều trị phù hợp và kịp thời.
6.5. Sinh thiết u não (Biopsy)
Là phương pháp khẳng định chẩn đoán, xác định bản chất mô học (glioma, meningioma, lymphoma…) và Phân loại độ ác tính (grade I–IV) theo WHO.
Các phương pháp sinh thiết u não phổ biến hiện nay gồm:
- Sinh thiết định vị (stereotactic biopsy): Xâm lấn tối thiểu, dùng khung định vị để lấy mẫu an toàn.
- Sinh thiết trong mổ (open biopsy): Thực hiện khi mổ lấy u.
- Giúp quyết định phác đồ: phẫu thuật – xạ trị – hóa trị.

6.6. Xét nghiệm phân tử & di truyền (Molecular Testing)
Theo tiêu chuẩn WHO 2021, phân loại u não phụ thuộc nhiều vào đặc điểm di truyền:
- Đột biến IDH1/IDH2: Có tiên lượng tốt hơn.
- 1p/19q codeletion: Xác định u sao bào (hay u tế bào thần kinh đệm ít nhánh).
- MGMT promoter methylation: Dự đoán đáp ứng với thuốc temozolomide (hóa trị).
- TERT, BRAF, EGFR, ATRX…: Giúp cá thể hóa điều trị.
6.7. Điện não đồ (EEG)
Dùng khi người bệnh có co giật, giúp phân biệt các loại động kinh liên quan u não.
6.8. Xét nghiệm dịch não tủy (Lumbar Puncture)
Chỉ định trong một số trường hợp:
- U lympho thần kinh trung ương.
- Di căn màng não.
Không thực hiện khi có tăng áp lực nội sọ vì nguy cơ tụt kẹt não.
6.9. Chụp mạch não (Cerebral Angiography)
Giúp đánh giá mạch máu nuôi khối u trong U màng não tăng sinh mạch hoặc lập kế hoạch phẫu thuật hoặc làm tắc mạch nuôi trước mổ (embolization).
Tóm lại, chẩn đoán u não đòi hỏi sự kết hợp nhiều kỹ thuật hình ảnh và xét nghiệm chuyên sâu nhằm xác định chính xác vị trí, kích thước, bản chất và mức độ ác tính của khối u, đóng vai trò quan trọng trong việc dự đoán tiên lượng và cá thể hóa điều trị.
Việc phối hợp đầy đủ các phương pháp giúp bác sĩ đưa ra chiến lược điều trị tối ưu, cải thiện khả năng kiểm soát bệnh và nâng cao chất lượng sống cho người bệnh.
7. Điều trị bệnh u não
Điều trị u não là quá trình điều trị đa mô thức (multimodal), nghĩa là bác sĩ thường phối hợp nhiều phương pháp như phẫu thuật, xạ trị, hóa trị, liệu pháp nhắm đích hoặc miễn dịch để mang lại hiệu quả tối ưu. Lựa chọn phương pháp phụ thuộc vào loại u, vị trí, kích thước, mức độ ác tính (WHO), tình trạng di truyền – sinh học phân tử và sức khỏe tổng quát của người bệnh.
7.1 Phẫu thuật u não
Phẫu thuật là bước điều trị quan trọng khi khối u não có thể tiếp cận được. Mục tiêu chính là giảm áp lực nội sọ, lấy mẫu mô để chẩn đoán chính xác và tạo điều kiện tối ưu cho các phương pháp điều trị bổ trợ như xạ trị hoặc hóa trị.
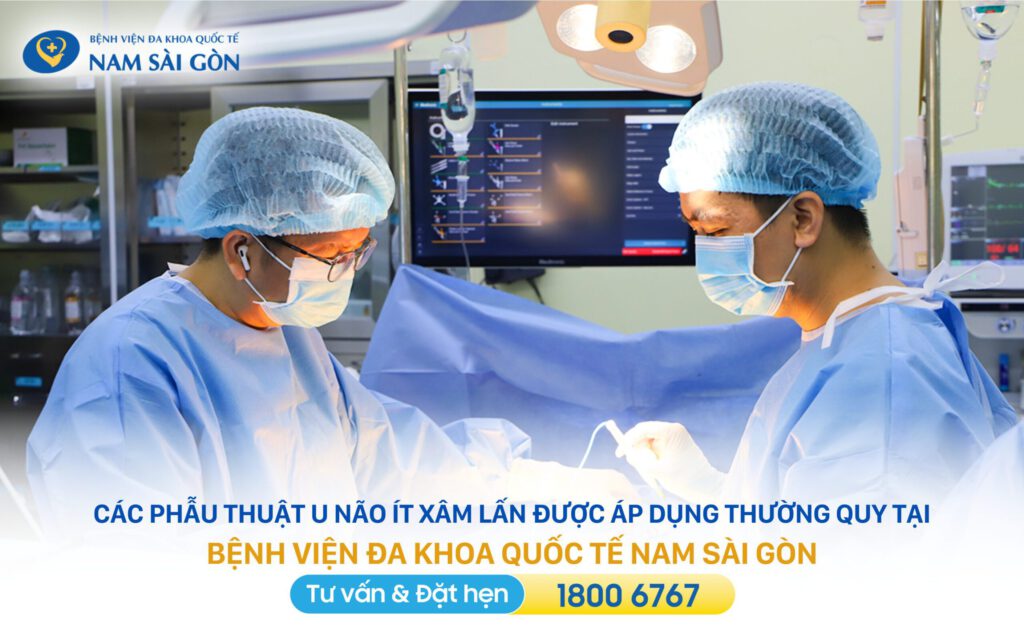
Việc lựa chọn kỹ thuật phẫu thuật phụ thuộc vào loại u, vị trí, kích thước, mức độ ác tính và chức năng các vùng não lân cận.
Các kỹ thuật phẫu thuật u não hiện đại
7.1.1 Craniotomy – Mổ mở lấy u não
Phương pháp kinh điển, bác sĩ mở một phần hộp sọ để tiếp cận trực tiếp khối u. Thường áp dụng cho u màng não, u thần kinh đệm, u tuyến yên và di căn não.
Ưu điểm của phẫu thuật mổ mở là khả năng lấy được khối u lớn, quan sát trực tiếp, kiểm soát chảy máu tốt. Tuy nhiên, thời gian hồi phục lâu hơn so với các kỹ thuật ít xâm lấn.
7.1.2 Phẫu thuật nội soi
Phương pháp sử dụng ống nội soi tiếp cận khối u qua đường mũi – xoang bướm, thích hợp cho u tuyến yên hoặc u nền sọ. Nội soi hiện là phương pháp được các chuyên gia, bác sĩ thần kinh lựa chọn điều trị cho người bệnh nhờ ưu điểm: Ít xâm lấn, không để lại sẹo, tăng khả năng hồi phục nhanh.
Hiện nay, Khoa Ngoại Thần kinh – Cột sống, Bệnh viện Đa khoa Quốc tế Nam Sài Gòn đã áp dụng thường quy phẫu thuật nội soi điều trị thành công cho hàng trăm người bệnh mắc các loại u não như u tuyến yên, u sọ hầu.
Một ví dụ điển hình tại Bệnh viện Đa khoa Quốc tế Nam Sài Gòn là trường hợp một người đàn ông (59 tuổi) đối mặt nguy cơ mất thị lực do khối u tuyến yên tiến triển. Người bệnh đã được ekip khoa Ngoại Thần kinh – Cột sống phẫu thuật nội soi qua xoang bướm, giúp loại bỏ hoàn toàn khối u mà không để lại sẹo, giảm áp lực lên não và cải thiện thị lực.
Sau phẫu thuật, người bệnh hồi phục nhanh chóng, trở lại sinh hoạt bình thường và không gặp biến chứng, chứng minh hiệu quả cao của kỹ thuật nội soi trong điều trị u não tuyến yên.
7.1.3 Phẫu thuật định vị
Phẫu thuật định vị là phương pháp tiên tiến được áp dụng chủ yếu cho các trường hợp u thần kinh đệm, u sâu trong nhu mô não hoặc u gần vùng vận động và ngôn ngữ. Nhờ hệ thống định vị dẫn đường 3D, bác sĩ có thể xác định chính xác vị trí khối u với sai số dưới 1mm, từ đó giảm nguy cơ tổn thương các vùng não chức năng quan trọng.
Kỹ thuật này giúp tăng tỷ lệ loại bỏ hoàn toàn khối u và đồng thời giảm nguy cơ biến chứng thần kinh trong và sau phẫu thuật, mang lại hiệu quả điều trị tối ưu và an toàn cho người bệnh.
Tại Khoa Ngoại Thần kinh – Cột sống, Bệnh viện Đa khoa Quốc tế Nam Sài Gòn, phẫu thuật định vị 3D đã giúp nhiều người bệnh điều trị u não an toàn và hiệu quả. Điển hình như một nữ bệnh nhân liên tục bị đau đầu, chóng mặt được phát hiện u não vùng thùy trán, khối u sâu trong nhu mô não.
Nhờ hệ thống định vị dẫn đường, ê-kíp đã loại bỏ toàn bộ khối u mà không ảnh hưởng đến các vùng vận động và ngôn ngữ, bệnh nhân hồi phục nhanh, trở lại sinh hoạt bình thường. Tương tự, nhiều ca bệnh khác như u sọ hầu hiếm gặp hoặc u não gây đau đầu kéo dài cũng đã được phẫu thuật thành công, chứng minh khả năng lấy trọn khối u, giảm biến chứng và nâng cao chất lượng sống sau mổ.
7.1.4 Phẫu thuật mở nắp sọ lỗ khóa
Mở nắp sọ lỗ khóa (keyhole craniotomy) là kỹ thuật vi phẫu tiên tiến, cho phép bác sĩ loại bỏ khối u não qua một cửa mở rất nhỏ, thay vì mở rộng hộp sọ như phẫu thuật truyền thống.
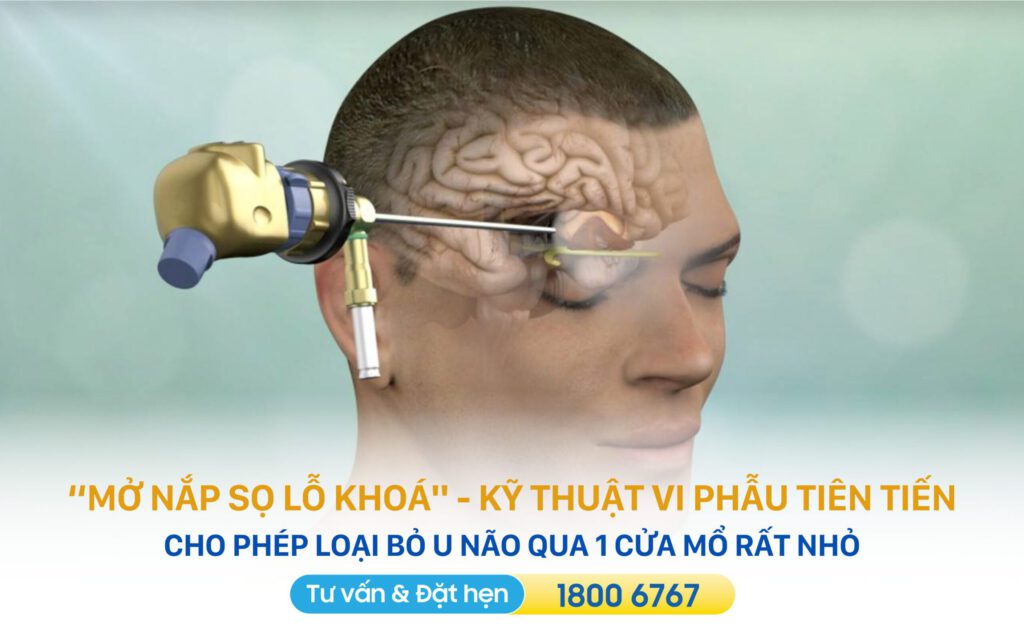
Phương pháp này được thực hiện bằng đường rạch nhỏ trên cung mày — bác sĩ mở nắp sọ lỗ khóa, sử dụng kính hiển vi phẫu thuật để quan sát tỉ mỉ và bóc tách khối u mà vẫn bảo tồn tối đa các cấu trúc thần kinh quan trọng.
Nhờ chỉ mở một vùng nhỏ, phương pháp này ít xâm lấn, giúp giảm thiểu tổn thương mô lành xung quanh và hạn chế nguy cơ biến chứng. Bên cạnh đó, thời gian phục hồi của người bệnh cũng nhanh hơn, đồng thời việc sử dụng các thiết bị vi phẫu hiện đại cho phép bác sĩ tiếp cận khối u ở những vị trí khó như hố yên hoặc gần dây thần kinh thị giác một cách an toàn và chính xác.
Một trường hợp điển hình là người bệnh V.C.T (54 tuổi, Tây Ninh) bị u sọ hầu tái phát, khối u đo kích thước khoảng 2,6 × 3 × 3,5 cm chèn ép dây thần kinh thị giác, khiến thị lực suy giảm nghiêm trọng. Ekip Ngoại Thần kinh – Cột sống đã thực hiện thành công ca mổ bằng kỹ thuật mở nắp sọ lỗ khóa qua đường cung mày, sử dụng kính vi phẫu cùng dụng cụ rất nhỏ gọn, các bác sĩ đã bóc tách hoàn toàn khối u mà không làm tổn hại dây thần kinh thị giác cũng như các cấu trúc lân cận quan trọng. Sau mổ, người bệnh phục hồi nhanh, cải thiện thị lực và giảm hẳn triệu chứng đau đầu.
7.1.5 Awake craniotomy – Phẫu thuật não thức tỉnh
Người bệnh được gây tê và giữ tỉnh táo trong quá trình mổ để bác sĩ đánh giá chức năng vận động, ngôn ngữ và trí nhớ, đảm bảo không can thiệp vào vùng não quan trọng, giảm nguy cơ tổn thương thần kinh chức năng, tối ưu hóa hiệu quả điều trị.
Phương pháp phẫu thuật não thức tỉnh được ứng dụng với các loại U thùy trán (lời nói – hành vi), u thùy thái dương (trí nhớ), u gần vùng vận động.
Phẫu thuật u não, đặc biệt khi kết hợp các kỹ thuật hiện đại, không chỉ nâng cao hiệu quả loại bỏ khối u mà còn bảo tồn tối đa chức năng não, giúp người bệnh phục hồi nhanh và giảm nguy cơ biến chứng lâu dài.
7.2 Xạ trị u não
Xạ trị u não là phương pháp sử dụng tia năng lượng cao để tiêu diệt tế bào u, thường được chỉ định sau phẫu thuật nhằm giảm nguy cơ tái phát, khi khối u không thể tiếp cận phẫu thuật, hoặc với các u ác tính như glioblastoma và u di căn.
Hiện nay có ba kỹ thuật xạ trị hiện đại thường được áp dụng:
Xạ phẫu Gamma Knife
Kỹ thuật này tập trung hàng trăm chùm tia gamma vào khối u với độ chính xác cao. Phương pháp phù hợp cho u nhỏ, u sâu trong nhu mô não, u di căn hoặc u màng não nhỏ. Ưu điểm là ít xâm lấn và bệnh nhân có thể xuất viện trong ngày sau điều trị.
CyberKnife
Hệ thống robot CyberKnife tự động điều chỉnh theo cử động của người bệnh, thích hợp với các khối u gần dây thần kinh sọ, khối u khó cố định tư thế hoặc điều trị nhiều ổ di căn. Phương pháp này giúp bảo vệ mô não lành, tăng độ chính xác và giảm nguy cơ biến chứng.
Xạ trị điều biến liều (IMRT/IGRT)
Kỹ thuật IMRT/IGRT cho phép kiểm soát liều tia chính xác theo hình dạng khối u, giảm tác động lên mô lành xung quanh. Phương pháp này thường được áp dụng cho u thần kinh đệm hoặc u nguyên bào thần kinh đệm, giúp tối ưu hóa hiệu quả điều trị và hạn chế tác dụng phụ.
7.3 Hóa trị u não – Liệu pháp tiêu chuẩn cho u thần kinh đệm
Hóa trị là phương pháp điều trị toàn thân, được áp dụng chủ yếu cho u thần kinh đệm và một số u ác tính khác, nhằm tiêu diệt tế bào ung thư còn sót lại sau phẫu thuật hoặc xạ trị, hạn chế tái phát và kéo dài thời gian sống.

Các phương pháp hoá trị thường gặp bao gồm:
– Temozolomide (TMZ) là tiêu chuẩn vàng trong điều trị glioblastoma và các glioma ác tính mức độ cao. Thuốc thường được sử dụng kết hợp với xạ trị theo phác đồ Stupp, giúp tăng gấp 2–2,5 lần thời gian sống trung bình. Hiệu quả điều trị tốt hơn ở bệnh nhân có gen MGMT được methyl hóa hoặc đột biến IDH1/2, những yếu tố sinh học phân tử liên quan đến tiên lượng thuận lợi.
– Phác đồ PCV (Procarbazine, CCNU, Vincristine) thường áp dụng cho u thần kinh đệm ít xâm lấn hoặc oligodendroglioma có mất đoạn 1p/19q. Phác đồ này giúp cải thiện tiên lượng và kéo dài thời gian sống cho nhóm bệnh nhân này.
Chiến lược đa mô thức kết hợp phẫu thuật, xạ trị và hóa trị giúp kiểm soát khối u tối ưu, giảm nguy cơ tái phát, đồng thời cải thiện chất lượng cuộc sống và tăng cơ hội sống còn dài hạn cho người bệnh u não.
7.4 Liệu pháp nhắm đích
Liệu pháp nhắm trúng đích thường sử dụng Bevacizumab là thuốc nhắm trực tiếp vào yếu tố tăng trưởng mạch máu VEGF, làm ức chế quá trình hình thành mạch máu nuôi khối u và làm chậm tiến triển bệnh.
Liệu pháp nhắm đích giúp:
- Giảm phù não và áp lực nội sọ, cải thiện triệu chứng lâm sàng
- Kéo dài thời gian sống cho người bệnh, đặc biệt ở u não glioblastoma tái phát
Phương pháp này thường được kết hợp với phẫu thuật, xạ trị hoặc hóa trị để tối ưu hóa hiệu quả điều trị, đặc biệt ở các trường hợp u ác tính hoặc tái phát.
7.5 Liệu pháp miễn dịch & thử nghiệm lâm sàng
Hiện nay, có một số phương pháp điều trị u não khác đang được nghiên cứu đưa vào thử nghiệm, cụ thể bao gồm:
- Vắc xin ung thư (tumor vaccines)
- Liệu pháp tế bào T
- Miễn dịch checkpoint inhibitors
- Thuốc ức chế đột biến gen cụ thể (IDH inhibitors)
Người mắc u não ác tính, đặc biệt là u nguyên bào thần kinh đệm, thường được khuyến khích tham gia thử nghiệm lâm sàng nhằm tiếp cận công nghệ điều trị mới.
8. Phòng ngừa bệnh u não
Hiện nay chưa có biện pháp phòng ngừa tuyệt đối cho u não, nhưng việc áp dụng các thói quen lành mạnh và kiểm soát yếu tố nguy cơ có thể giúp giảm khả năng mắc bệnh:
- Hạn chế tiếp xúc với bức xạ không cần thiết: Tránh chụp chiếu X-quang, CT scan hoặc các nguồn bức xạ khác nếu không thực sự cần thiết.
- Duy trì cân nặng hợp lý và chế độ ăn uống lành mạnh: Ăn nhiều rau xanh, trái cây, ngũ cốc nguyên hạt và hạn chế thực phẩm chế biến sẵn.
- Tập thể dục đều đặn: Hoạt động thể chất giúp cải thiện tuần hoàn máu, tăng cường sức khỏe tổng thể và hỗ trợ hệ miễn dịch.
- Khám sức khỏe định kỳ: Đặc biệt quan trọng với những người có tiền sử gia đình mắc u não hoặc các hội chứng di truyền liên quan.
- Tránh tiếp xúc lâu dài với hóa chất độc hại: Hạn chế môi trường làm việc hoặc sinh hoạt có nhiều dung môi, thuốc trừ sâu, hoặc các chất độc thần kinh.
- Bảo vệ hệ miễn dịch: Kiểm soát bệnh lý mạn tính, tiêm chủng đầy đủ và duy trì thói quen sinh hoạt lành mạnh để hệ miễn dịch hoạt động hiệu quả.
Những biện pháp này không thể đảm bảo hoàn toàn ngăn ngừa u não, nhưng đóng vai trò quan trọng trong việc giảm nguy cơ và phát hiện sớm bệnh, từ đó cải thiện tiên lượng và hiệu quả điều trị.

9. Điều trị u não tại Bệnh viện Đa khoa Quốc tế Nam Sài Gòn
Khoa Ngoại Thần kinh – Cột sống, chuyên khoa mũi nhọn của Bệnh viện Đa khoa Quốc tế Nam Sài Gòn, quy tụ đội ngũ bác sĩ đầu ngành với chuyên môn vững vàng và nhiều năm kinh nghiệm trong chẩn đoán – điều trị các bệnh lý phức tạp của hệ thần kinh trung ương. Các bác sĩ tại khoa luôn cập nhật liên tục những tiến bộ của y học hiện đại, ứng dụng vào điều trị nhằm mang lại kết quả tối ưu và an toàn cho người bệnh.
Bệnh viện được trang bị đồng bộ hệ thống thiết bị chẩn đoán hình ảnh tiên tiến như CT SCANNER Siemens 64 lát cắt, cộng hưởng từ 1.5 Tesla Siemens Magnetom Amira, máy cắt u bằng sóng siêu âm CUSA EXCEL, kính hiển vi phẫu thuật, hệ thống C-arm, O-arm tích hợp định vị Navigation thế hệ mới… Những công nghệ này giúp phát hiện sớm tổn thương, đánh giá chính xác mức độ u não và hỗ trợ phẫu thuật an toàn, hạn chế xâm lấn.
Không chỉ đầu tư vào kỹ thuật, bệnh viện còn xây dựng môi trường điều trị toàn diện với phòng khám hiện đại, khu nội trú tiện nghi, đơn vị phục hồi chức năng chuyên sâu và quy trình chăm sóc hậu phẫu chuẩn hóa. Tất cả nhằm đảm bảo người bệnh được theo dõi sát sao, phục hồi nhanh chóng và trở lại cuộc sống sinh hoạt bình thường trong thời gian sớm nhất.
Với đội ngũ bác sĩ tâm huyết, trang thiết bị hiện đại và quy trình chăm sóc toàn diện, Bệnh viện Đa khoa Quốc tế Nam Sài Gòn là địa chỉ tin cậy trong chẩn đoán và điều trị u não, giúp người bệnh an tâm đồng hành trong suốt hành trình điều trị.
10. Các câu hỏi thường gặp về khối u não
1. U não có di truyền không?
- Chỉ 5-10% trường hợp có liên quan di truyền (hội chứng gen), đa số trường hợp mắc bệnh là do các nguyên nhân khác.
2. Bệnh u não có chữa được không?
- U lành tính, u độ I-II: Có thể chữa khỏi hoàn toàn bằng phẫu thuật.
- U ác tính độ III-IV: Khó chữa khỏi, mục tiêu kéo dài thời gian sống và cải thiện chất lượng cuộc sống.
3. U não ác tính có chữa được không?
- Hiện nay chưa có phương pháp chữa khỏi hoàn toàn u nguyên bào thần kinh đệm độ IV, nhưng việc điều trị tích cực có thể kéo dài sự sống từ vài tháng lên 2-3 năm ở một số người bệnh đáp ứng tốt.
4. Phẫu thuật u não có nguy hiểm không?
- Có rủi ro (chảy máu, nhiễm trùng, tổn thương thần kinh) nhưng với phẫu thuật vi phẫu, nội soi có định vị dẫn đường thì tỷ lệ biến chứng nặng thấp hơn 5%.
5. U não có phải mổ luôn không?
- Câu trả lời Không. Nếu khối u nhỏ, lành tính, không triệu chứng có thể theo dõi định kỳ 3-6 tháng.
6. Phẫu thuật u não có tỉnh không?
- Có kỹ thuật “awake craniotomy” (phẫu thuật tỉnh) để bảo vệ vùng ngôn ngữ, vận động.
7. Sau mổ u não có bị liệt không?
- Có thể yếu chi tạm thời, nhưng 80-90% phục hồi tốt nhờ vật lý trị liệu sớm.
8. Xạ phẫu Gamma Knife có phải phẫu thuật không?
- Không, là xạ trị tập trung cực mạnh, không cần rạch da, làm ngoại trú 1 ngày.
9. Hóa trị u não có rụng tóc không?
- Temozolomide (u thần kinh đệm) ít gây rụng tóc hơn hóa trị ung thư khác.
10. U não có tái phát không?
- U ác tính độ III-IV có khả năng tái phát rất cao (80-90% trong 2-3 năm).
11. Dùng cần sa có chữa được u não không?
- Không có bằng chứng khoa học. Một số thử nghiệm CBD cho thấy có kết quả giảm triệu chứng, nhưng không thay thế điều trị chuẩn.
12. U não bao lâu phải tái khám?
- Sau điều trị: 1-3 tháng/lần trong 2 năm đầu, sau đó 6-12 tháng/lần.
13. Người bệnh u não sống được bao lâu?
- U lành tính độ I: bình thường như người khỏe.
- Glioblastoma độ IV: trung bình 12-18 tháng (có người sống >5 năm nhờ điều trị tích cực).



















